Ces foyers de contamination s’expliquent par un phénomène étonnant: le coronavirus est propagé par une partie très faible de personnes atteintes du Covid-19.
SCIENCE – “Depuis 7 semaines, les indicateurs épidémiologiques sont en baisse ou se maintiennent”. C’est par cette phrase rassurante que Santé Publique France (SPF) commence son rapport hebdomadaire du 29 mai sur l’épidémie de Covid-19 en France.
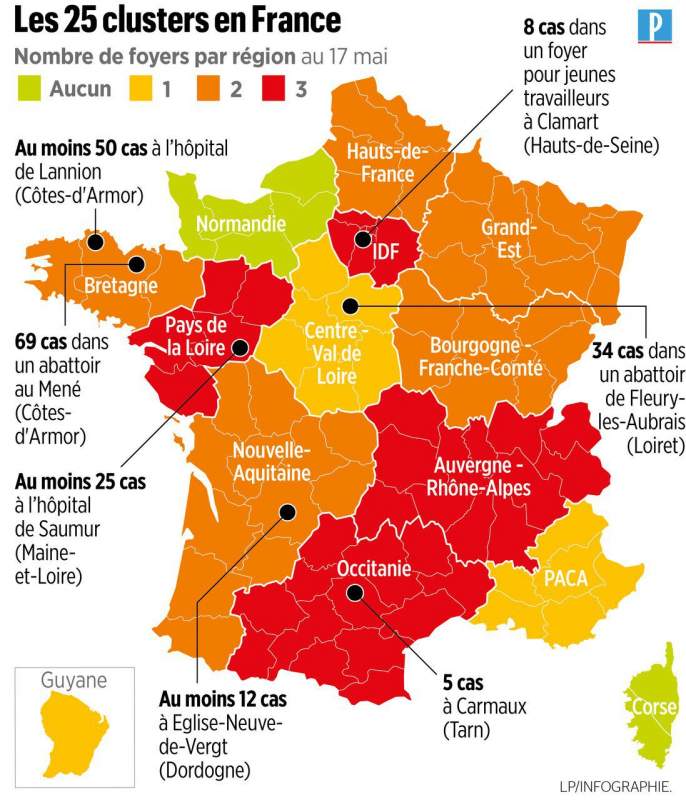
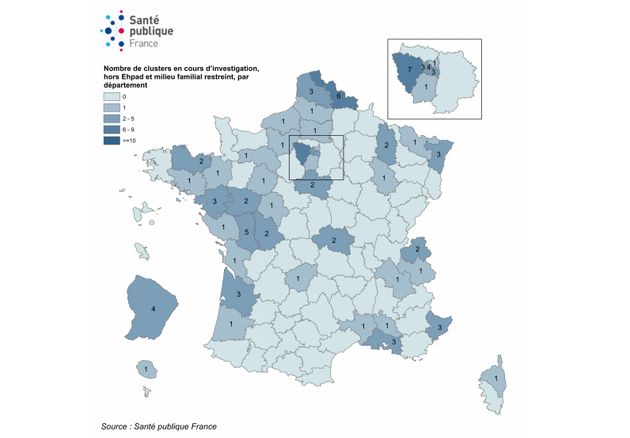
Si le déconfinement ne semble pas avoir permis au coronavirus de reprendre du terrain, SPF note tout de même “une augmentation du nombre de clusters”. 109 ont été signalés au 27 mai. Un cluster, c’est “la survenue d’au moins 3 cas confirmés ou probables” de Covid-19 en une semaine, que l’on peut lier entre eux. 64% des clusters ont plus de 5 cas.
Mais pourquoi et comment se forme un cluster? Quels sont leurs rôles dans l’épidémie? Pour répondre à ces questions, il faut bien comprendre que le coronavirus Sars-Cov2 ne se répand pas de manière uniforme.
On parle beaucoup du R0, le taux de contamination, qui décrit le nombre de personnes contaminées par un infecté. “Mais ce R0 est une moyenne, chaque personne en contamine en réalité un nombre aléatoire”, explique au HuffPostJean-Stéphane Dhersin, chercheur CNRS, mathématicien à l’université Sorbonne Paris Nord, spécialiste en modélisations des épidémies.
C’est pour cela que même si le virus circule, il n’est jamais certain que l’épidémie prenne, il y a une part de hasard pour chaque contamination. “C’est comme si vous lancez un dé, vous ne pouvez pas connaître le résultat”, simplifie-t-il. Mais une fois l’épidémie lancée, tout devient plus clair: “Si vous lancez 1000 dés, vous savez que le résultat sera d’environ 3500, c’est la loi des grands nombres″.
Super contamination
Dans certains cas, un infecté ne va entraîner aucun nouveau cas. Dans d’autres, plus rares, il va contaminer des dizaines de personnes. C’est ce que l’on appelle un épisode de super contamination (super spreading).
Avant l’épidémie de Covid-19, on avait déjà remarqué des phénomènes similaires pour d’autres maladies, notamment le Sars, un autre coronavirus qui a émergé en 2003. “On a par exemple à Taïwan en 2003 un homme de 43 ans qui a entraîné l’infection de 137 personnes”, détaille Jean-Claude Manuguerra, responsable de la Cellule d’Intervention Biologique d’Urgence à l’Institut Pasteur, interrogé par Le HuffPost. Une autre personne de 26 ans en a contaminé 112.
Pourtant, le taux moyen est situé aux alentours de 2. Ce qui veut dire que beaucoup de personnes n’en infectent aucune. “Au départ, on a parlé de super contaminateurs, mais on s’est rendu compte que ce sont majoritairement les circonstances qui rendent cela possible, plutôt que l’individu”, rappelle Jean-Claude Manuguerra. C’est pour cela que l’on parle plutôt d’un épisode de super contamination.
Pour le coronavirus Sars-Cov2, c’est un peu pareil. De plus en plus d’études de cas nous montrent qu’il existe des épisodes de super contamination. Le plus célèbre est le “patient 31” qui contamina des dizaines de personnes en Corée du Sud et entraîna la création d’un cluster de plus de 5000 cas. Plus récemment à Séoul, un infecté s’est rendu dans 5 boîtes de nuit et a entraîné l’infection d’au moins 150 personnes.
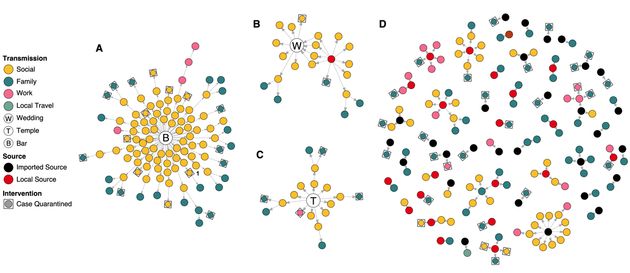
Une étude (non revue par des pairs) analysant l’épidémie à Hong-kong a conclu que 80% des contaminations sont dues à seulement 20% des infectés. Le graphique ci-dessous montre quelles personnes ont contaminé qui, dans différents clusters.
Une autre étude (là encore non revue par des pairs), qui a analysé les cas importés et locaux en dehors de la Chine, estime qu’environ 10% des infectés sont responsables de 80% des contaminations secondaires.
Des causes diverses et mal comprises
Mais pourquoi certaines personnes contaminent-elles plus de monde? Dans une étude partielle mise en ligne le 27 mai, une équipe de chercheurs a justement tenté d’analyser en détail ce phénomène aléatoire, appelé “stochasticité”. Ces scientifiques listent 4 types de causes possibles pour un épisode de super contamination.
- Biologique: les individus ont plus de chance d’infecter quelqu’un. Cela peut être dû au fait qu’ils ont plus de virus à propager quand ils respirent, parlent ou toussent. Plusieursétudes semblent indiquer que nous sommes plus contaminants quelques jours avant et après le début des symptômes.
- Comportement: “Les individus causant des événements de super contamination peuvent avoir un plus grand nombre de contacts”.
- Environnement: certains lieux sont plus susceptibles de permettre la propagation du virus. On sait par exemple que le virus semble contaminer plus facilement à l’intérieur qu’à l’extérieur, et encore plus dans les abattoirs, les salles de sport, etc.
- Les circonstances particulières, comme le regroupement massif de nombreuses personnes, augmentant drastiquement le nombre de contacts, ou encore le fait de chanter ou de parler fort en public, entraînant plus de propagations des particules virales.
Quand une personne en contamine des dizaines d’autres, c’est certainement une combinaison de facteurs qui est à l’oeuvre, avant tout liée aux circonstances. “Il peut y avoir des gens plus transmetteurs, mais c’est surtout la nature, le temps et le nombre de contacts qui va avoir un effet”, explique Jean-Claude Manuguerra.
Un suivi des clusters doublement important
Tous ces éléments permettent de comprendre pourquoi certains infectés ont entraîné la création de l’un des 109 clusters signalés en France. Il n’y a rien d’anormal là-dedans. “Les clusters existaient avant, mais aujourd’hui, on les voit”, rappelle Jean-Stéphane Dhersin. “Ce sont ces clusters qui permettent à une épidémie de démarrer”.
Car “aujourd’hui, ce que l’on vit ressemble plus à un début qu’à une fin d’épidémie”, estime le chercheur. En effet, de rares cas sont signalés un peu partout, et dans quelques situations encore plus rares, ces infectés en contaminent d’autres.
C’est pour cela que les autorités les scrutent et tentent de les endiguer, en isolant les personnes infectées et leurs contacts. Mais paradoxalement, les clusters et les épisodes de super contamination pourraient aussi nous permettre de mieux comprendre le coronavirus, voire nous aider à lutter contre l’épidémie sans avoir à passer par la phase confinement.
Car si nous connaissons de mieux en mieux le coronavirus Sars-Cov2, il existe encore beaucoup d’incertitudes. La maladie semble se propager mieux à l’intérieur qu’en extérieur, mais à quel point? Quelle est la part des aérosols (de l’air) dans la contamination? Une étude a par exemple montré que des familles ont été contaminées dans un restaurant alors qu’elles n’étaient pas assez proches de la personne infectée pour être touchée, sauf par l’air ventilé par la climatisation.
Mieux étudier les nouveaux cas, dans les clusters et ailleurs, nous donnera des éléments pour répondre à ces questions. En comprenant les types de transmission et les situations à risque, il nous serait donc possible de mieux comprendre quelles sont les mesures les plus efficaces pour empêcher la propagation du coronavirus.
Car face à la fulgurance de l’épidémie, la plupart des pays ont activé dans un temps très réduit des mesures très différentes (distanciation sociale, masques, fermeture des écoles, restaurants et lieux publics, interdiction des rassemblements, etc.), voire des confinements généralisés. Difficile dans ces conditions de savoir si certaines mesures clés ont permis, plus que d’autres, de maîtriser l’épidémie.
À voir également sur Le HuffPost: Comment contrôler une épidémie, mode d’emploi